در دوران بارداری، سلامت مادر و جنین بهطور دقیق مورد پایش قرار میگیرد. این پایش شامل انجام آزمایشها و غربالگریهایی است که سلامت مادر و جنین را بررسی کرده و خطر احتمالی بروز ناهنجاریهای جنینی را شناسایی میکنند. یکی از مهمترین آزمایشها در سهماهه اول بارداری، سونوگرافی شفافیت نوکال (Nuchal Translucency) یا سونوگرافی NT است. در ادامه با این سونوگرافی، کاربردها، نحوه انجام و تفسیر نتایج آن آشنا میشویم.

آفر ویژه دکتر فاطمه صالحی
دکتر فاطمه صالحی، متخصص پریناتولوژی با فوق تخصص در حوزه مراقبت و درمان زنان باردار و نوزادان، خدمات خود را در تهران ارائه میدهد. اکنون شما میتوانید با ارتباط از طریق واتساپ، وی را جهت گرفتن وقت مشاوره ملاقات کرده و از تخفیف 10 درصد نیز بهرهمند شوید. این فرصت را از دست ندهید و با تماس با دکتر فاطمه صالحی، به بهترین مشاوره و مراقبت برای مراقبت از سلامت شما و نوزادتان دست پیدا کنید.
بهترین متخصص زنان درتهران
دکتر فاطمه صالحی، متخصص زنان و زایمان با فلوشیپ پریناتولوژی (طب مادر و جنین)، یکی از پزشکان برجسته و با تجربه در حوزه تخصصی خود در تهران هستند. ایشان بیش از ۱۵ سال تجربه حرفهای در زمینه پزشکی و درمانهای تخصصی زنان و زایمان دارند و به عنوان یکی از متخصصین برجسته در این زمینه شناخته میشوند.
دکتر صالحی تحصیلات خود را در دانشگاه علوم پزشکی تهران آغاز کردند و موفق به دریافت مدرک پزشکی عمومی از این دانشگاه شدند. پس از آن، برای ادامه تحصیلات خود، تخصص زنان و زایمان را در دانشگاه علوم پزشکی شهید بهشتی گذراندند. علاوه بر این، ایشان دوره فلوشیپ پریناتولوژی را نیز در دانشگاه علوم پزشکی شهید بهشتی گذراندهاند که این دوره به ایشان توانایی ارائه مراقبتهای ویژه در دوران بارداری، مراقبتهای قبل و بعد از زایمان و درمانهای خاص مربوط به بارداریهای پرخطر را میدهد.

سونوگرافی NT چیست؟
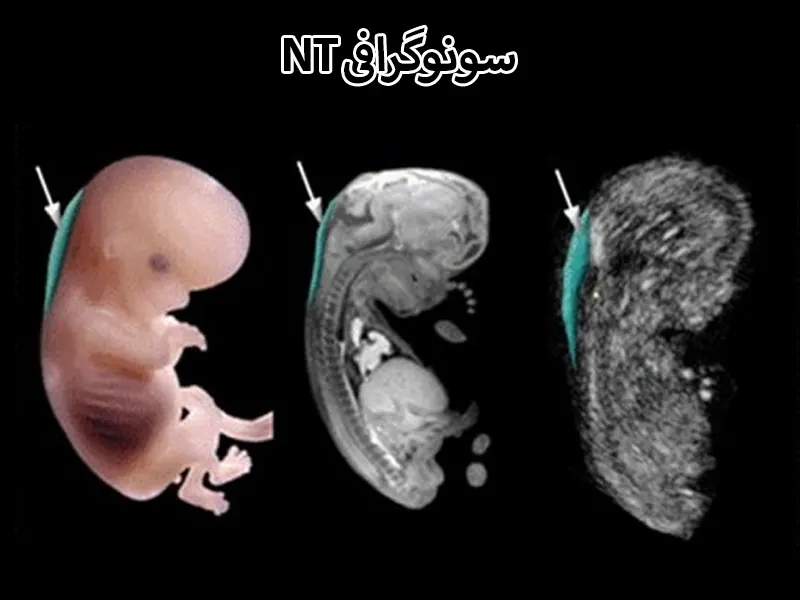
در آزمایش شفافیت نوکال (که به آن اسکن NT نیز گفته میشود)، از امواج فراصوت برای بررسی خطر ابتلای جنین به ناهنجاریهای کروموزومی مانند سندرم داون (DS) و مشکلات قلبی مادرزادی استفاده میشود. این سونوگرافی بخشی از غربالگری ترکیبی سهماهه اول بارداری (Combined Screening) است.
شفافیت نوکال به فضایی پر از مایع در پشت گردن جنین گفته میشود. در سونوگرافی NT، ضخامت این ناحیه اندازهگیری میشود. معمولاً در جنینهایی که ناهنجاری دارند، مقدار مایع پشت گردن بیشتر بوده و فضای شفاف بزرگتر از حد میانگین است.
این سونوگرافی توسط پزشک متخصص سونوگرافیست انجام میشود و معمولاً در کلینیکهای رادیولوژی، مراکز تخصصی یا بیمارستانها قابل انجام است.
کاربرد سونوگرافی NT
سونوگرافی NT یکی از آزمایشهای غربالگری قبل از تولد است که برای شناسایی ناهنجاریهای کروموزومی و برخی مشکلات ساختاری جنین انجام میشود. این اسکن احتمال ابتلا به موارد زیر را بررسی میکند:
- سندرم داون (تریزومی ۲۱)
- سندرم ادواردز (تریزومی ۱۸)
- سندرم پاتو (تریزومی ۱۳)
- سندرم ترنر (کمبود یا فقدان بخشی از کروموزوم X)
- سندرم نونان (مشکلاتی مانند شکل غیرطبیعی اجزای چهره، قد کوتاه، نقصهای قلبی، مشکلات خونریزی و ناهنجاریهای اسکلتی)
- سندرم اسمیتـلملیـاپتیز (SLOS) (تغییر شکل اجزای صورت، میکروسفالی، شکاف کام، عقبماندگی ذهنی و مشکلات یادگیری و رفتاری)
- سندرم VACTERL یا VATER (مشکلات چندگانه در ستون مهرهها، مقعد، قلب، عروق و کلیهها)
علاوه بر این، ناهنجاریهای ساختاری مانند مشکلات قلبی، دیواره شکمی و اسکلتی نیز ممکن است با افزایش ضخامت NT شناسایی شوند، از جمله:
- امفالوسل (بیرونزدگی اعضای داخلی شکم مانند رودهها و کبد)
- فتق مادرزادی دیافراگم
- دیسپلازی اسکلتی (شکلگیری غیرطبیعی استخوانها و مفاصل)
سندرمهای پاتو و ادواردز ناهنجاریهای کروموزومی نادر و اغلب جدی هستند. برخی متخصصان در این سونوگرافی وجود یا عدم وجود استخوان بینی جنین را نیز بررسی میکنند، زیرا نبود آن میتواند احتمال ناهنجاریهای کروموزومی را افزایش دهد.
علاوه بر تشخیص ناهنجاریها، متخصص سونوگرافی میتواند:
- سن حاملگی را تعیین کند
- تکقلو یا چندقلو بودن بارداری را بررسی کند
- سایر ساختارهای فیزیکی جنین را اندازهگیری نماید
بهترین زمان انجام سونوگرافی NT
آزمایش NT باید بین هفتههای ۱۱ تا ۱۴ بارداری انجام شود، زیرا در این بازه، فضای پشت گردن جنین هنوز شفاف است. بهترین زمان برای انجام این سونوگرافی، از ۱۱ هفته و ۵ روز تا ۱۳ هفته و ۶ روز بارداری است. برای برنامهریزی دقیق، لازم است تاریخ بارداری خود را با دقت تعیین کنید که میتواند با تاریخ آخرین قاعدگی یا یک سونوگرافی تاریخگذاری (dating ultrasound) معتبر در اوایل بارداری انجام شود.
اگر نوبت سونوگرافی شما قبل از ۱۱ هفته و ۵ روز برنامهریزی شده باشد، باید زمان آن را تغییر دهید. همچنین، اگر نوبت بعد از ۱۳ هفته و ۶ روز باشد، متأسفانه زمان ایدهآل برای انجام NT از دست رفته و نتایج سونوگرافی قابل اعتماد نخواهد بود.
چه کسانی باید سونوگرافی NT را انجام دهند؟
سونوگرافی NT به همه زنان باردار توصیه میشود، اما برخی عوامل میتوانند احتمال بروز ناهنجاریهای ژنتیکی در جنین را افزایش دهند. انجام این سونوگرافی برای مادرانی که یک یا چند مورد از شرایط زیر را دارند، ضروری است:
- داشتن سابقه خانوادگی اختلالات ژنتیکی
- ابتلای فرزند قبلی به اختلالات ژنتیکی
- ابتلای یکی از والدین به ناهنجاریهای کروموزومی یا ژنتیکی
- سن مادر بیش از ۳۵ سال (با افزایش سن مادر، احتمال ناهنجاریهای ژنتیکی در نوزاد افزایش مییابد)
- سن پدر بیش از ۴۰ سال
- سابقه چند مورد سقطجنین یا مردهزایی
در اغلب اسکنهای شفافیت نوکال، مشکلی مشاهده نمیشود، اما در غربالگری ترکیبی سهماهه اول، تقریباً از هر ۱۰۰ زن حدود ۵ نفر نتیجه «خطر بالا» دریافت میکنند.

برای دریافت توضیحات کاملتر و مشاوره تخصصی در مورد سونوگرافی NT و همچنین سایر سوالات مرتبط با سلامت زنان و زایمان، میتوانید از طریق واتساپ با دکتر فاطمه صالحی در ارتباط باشید. دکتر صالحی با بیش از ۱۵ سال تجربه در حوزه زنان، زایمان و پریناتولوژی (طب مادر و جنین)، آماده ارائه راهنماییهای دقیق و علمی در این زمینه هستند. ارتباط با ایشان از طریق واتساپ این امکان را فراهم میکند تا در سریعترین زمان ممکن، پاسخ سوالات خود را دریافت کنید و از توصیههای یک متخصص برجسته بهرهمند شوید. برای اطلاعات بیشتر و دریافت مشاوره، لطفاً از طریق شماره واتساپ مطب با دکتر صالحی تماس حاصل فرمایید.
سونوگرافی NT چگونه انجام میشود؟
متخصص سونوگرافی ابتدا با اندازهگیری طول جنین از تاج سر تا کفل (CRL) سن دقیق بارداری را تعیین میکند تا بررسی کند آیا رشد جنین مطابق سن بارداری است یا خیر. سپس با استفاده از کولیس (caliper)، ضخامت فضای شفاف پشت گردن جنین (NT) روی نمایشگر اندازهگیری میشود.
سونوگرافی NT با پروب دستی یا مبدل (ترنسدیوسر) انجام میشود و میتواند از طریق شکم یا بهصورت ترانس واژینال صورت گیرد. بهطور کلی، سونوگرافی شکمی روش رایج در بارداری است، اما برای بررسیهای اوایل بارداری مانند NT، سونوگرافی ترانس واژینال تکمیلی میتواند مفید باشد.
انتخاب نوع پروب به عواملی مانند:
- سن بارداری
- موقعیت جنین
- شکل بدن مادر
بستگی دارد. پروب امواج اولتراسوند را به سمت جنین میفرستد و بازتاب این امواج توسط دستگاه پردازش شده و بهصورت تصاویر واضح روی نمایشگر نمایش داده میشود.
۱. سونوگرافی شکمی
اگر سونوگرافی از طریق شکم انجام شود، نباید مثانه خود را قبل از سونوگرافی تخلیه کنید، زیرا پر بودن مثانه دید داخل رحم را واضحتر میکند. سونوگرافیست برای انتقال بهتر امواج صوتی و حرکت روان پروب، مقداری ژل روی شکم میمالد و سپس بهآرامی پروب را روی شکم حرکت میدهد؛ این کار معمولاً درد یا ناراحتی ایجاد نمیکند.
برای آماده شدن، چند لیوان آب بنوشید تا مثانهتان پر باشد و لباسهای راحت و گشاد بپوشید تا سونوگرافیست بهراحتی بتواند به شکم شما دسترسی پیدا کند.
۲. سونوگرافی واژینال
برای انجام سونوگرافی ترانس واژینال، سونوگرافیست پروب کوچکی را که با ژل روان شده است، بهآرامی وارد واژن میکند. وارد کردن پروب ممکن است کمی ناراحتکننده باشد اما معمولاً دردناک نیست. این روش تصاویر واضحتری ارائه میدهد، زیرا پروب به رحم نزدیکتر قرار میگیرد. قبل از شروع سونوگرافی، سونوگرافیست مراحل انجام کار را برای شما توضیح میدهد.
آمادهسازی نتیجه سونوگرافی
این سونوگرافی معمولاً حدود ۳۰ دقیقه طول میکشد. از پزشک یا سونوگرافیست خود بپرسید که نتیجه سونوگرافی چه زمانی آماده میشود. در برخی موارد ممکن است بلافاصله گزارش اولیه را دریافت کنید، اما کلینیک معمولاً گزارش کامل را برای پزشک شما ارسال میکند و ممکن است برای دریافت نتیجه نهایی ۷ تا ۱۰ روز صبر لازم باشد.
چه فاکتورهایی در سونوگرافی NT بررسی میشوند؟
- ضخامت مایع پشت گردن جنین
- وضعیت و عملکرد قلب
- اندازه و رشد جنین
- ضخامت بندناف
- شکل و اندازه استخوان بینی (NB یا استخوان نازال)
نتایج و تفسیر آزمایش NT به چه صورت است؟
احتمال وجود ناهنجاریهای کروموزومی در جنین بر اساس ضخامت شفافیت نوکال، سن مادر، سن دقیق بارداری و نتایج آزمایش خون مادر ارزیابی میشود. سن مادر اهمیت دارد زیرا با افزایش سن، ریسک بروز ناهنجاریهای کروموزومی افزایش مییابد؛ برای مثال، احتمال تولد نوزاد مبتلا به سندرم داون از حدود ۱ در ۱۲۰۰ در سن ۲۵ سالگی به ۱ در ۱۰۰ در سن ۴۰ سالگی میرسد.
با توجه به اینکه ضخامت شفافیت نوکال جنین با گذشت هر روز از بارداری کمی افزایش مییابد، محققان میزان طبیعی این ضخامت را برای هر روز در بازه سههفتهای انجام سونوگرافی NT مشخص کردهاند. همچنین با استفاده از دادههای آماری، ارتباط بین ضخامت شفافیت نوکال، سن جنین، سن مادر و احتمال تولد نوزاد با برخی ناهنجاریها تعیین شده است. به طور کلی، هرچه ضخامت شفافیت نوکال در سن بارداری مشخص بیشتر باشد، احتمال بروز مشکلات کروموزومی نیز افزایش مییابد.

معنای نتایج سونوگرافی NT
نتایج سونوگرافی NT ممکن است کمی پیچیده به نظر برسد، بنابراین بهتر است تفسیر آنها را با پزشک خود یا مشاور ژنتیک در میان بگذارید. بسیاری از مراکز، نتایج آزمایشگاهی و احتمال نهایی را با استفاده از فرمولی خاص محاسبه و گزارش میکنند.
۱. نسبت (Ratio)
نتایج سونوگرافی اغلب به صورت نسبت ارائه میشوند که احتمال ابتلای کودک به یک نقص کروموزومی را نشان میدهد. بهعنوان مثال:
- خطر ۱ در ۱۰۰ یعنی از هر ۱۰۰ زن با این نتیجه، یک نفر نوزادی مبتلا به سندرم داون به دنیا میآورد و ۹۹ زن دیگر فرزندی سالم خواهند داشت.
- خطر ۱ در ۱۲۰۰ به این معنی است که از هر ۱۲۰۰ زن، یک نفر نوزادی با این نقص ژنتیکی خواهد داشت و ۱۱۹۹ نفر دیگر فرزندی سالم خواهند داشت.
به طور کلی، هرچه عدد دوم بزرگتر باشد، احتمال بروز نقص ژنتیکی کمتر است.
۲. نتایج طبیعی یا غیرطبیعی
گاهی نتایج سونوگرافی به صورت «طبیعی» یا «غیرطبیعی» گزارش میشوند. این طبقهبندی براساس حد تعیینشدهای است که در آزمایشها مشخص شده است. بهعنوان مثال، حد تعیینشده در برخی آزمایشها ۱ در ۲۵۰ است:
- نتیجه ۱ در ۱۲۰۰ طبیعی در نظر گرفته میشود، زیرا احتمال بروز مشکل کمتر از ۱ در ۲۵۰ است.
- نتیجه ۱ در ۱۰۰ غیرطبیعی است، زیرا احتمال بروز مشکل بیشتر از ۱ در ۲۵۰ است.
توجه داشته باشید که نتیجه طبیعی (منفی) تضمین نمیکند فرزند شما کاملاً بدون نقص کروموزومی خواهد بود، بلکه فقط نشان میدهد احتمال بروز مشکل کم است. همچنین نتیجه غیرطبیعی (مثبت) به معنی قطعی بودن وجود مشکل نیست، بلکه فقط نشان میدهد احتمال بروز آن نقص بیشتر است. بسیاری از کودکانی که نتیجه غربالگری مثبت دارند، در نهایت کاملاً سالم متولد میشوند.
اگر آزمایش NT وجود مشکلی را نشان دهد، چه باید کرد؟
با راهنمایی و مشاوره پزشک یا مشاور ژنتیک میتوانید تصمیم بگیرید که برای تشخیص قطعی ناهنجاریهای جنینی کدام آزمایش ژنتیک را انجام دهید: CVS (نمونهبرداری پرزهای جفتی) یا آمنیوسنتز.
در آمنیوسنتز، مایع آمنیوتیک که جنین را احاطه کرده است، با سوزن از طریق شکم مادر خارج میشود. این مایع حاوی سلولهایی است که اطلاعات ژنتیکی جنین را دارند و بررسی آنها امکان تشخیص ناهنجاریهای کروموزومی را فراهم میکند. در روش CVS نیز نمونهای از بافت جفت برداشته شده و برای تشخیص مشکلات ژنتیکی و کروموزومی مورد آزمایش قرار میگیرد. هر دو روش، هرچند بسیار کم، خطر سقط جنین را به همراه دارند.
اگر تمایلی به انجام این آزمایشهای تهاجمی ندارید، میتوانید با استفاده از روشهای غیرتهاجمی نیز اطلاعات مفیدی درباره سلامت جنین به دست آورید:
- آزمایش خون NIPT
- غربالگری چهارگانه یا Quad Screen (در سهماهه دوم)
- سونوگرافی پیشرفته یا سطح ۲ در هفته ۱۸ تا ۲۰ بارداری
این سونوگرافی پیشرفته میتواند سافت مارکرها (Soft Markers) مرتبط با اختلالات کروموزومی مانند کوتاهی اندامها، نقاط روشن در قلب، روشنبودن روده و برخی مشکلات کلیوی را شناسایی کند. همچنین نقایص آناتومیکی مانند اسپینا بیفیدا (Spina Bifida) را نیز تشخیص میدهد.
علاوه بر این، در سهماهه دوم بارداری میتوان اکوکاردیوگرافی جنین انجام داد تا ساختار قلب و عملکرد آن بهطور دقیق بررسی شود. در صورت تشخیص هرگونه نقص ساختاری، لازم است جنین تحت نظر سونوگرافیهای منظم قرار گیرد و تولد در بیمارستانی مجهز انجام شود که قادر به رسیدگی به مشکلات خاص جنین باشد.
میزان دقت سونوگرافی NT چقدر است؟
میزان دقت غربالگری سونوگرافی NT در شناسایی احتمال ناهنجاریهای کروموزومی جنین، زمانی که بهصورت مستقل انجام شود، حدود ۷۰ تا ۷۵ درصد است و نرخ مثبت کاذب آن حدود ۵٪ است. به همین دلیل، بسیاری از پزشکان توصیه میکنند که این سونوگرافی همراه با دیگر روشهای غربالگری خون مانند غربالگری چهارگانه (یا غربالگری ترکیبی) و آزمایش غیرتهاجمی پیش از تولد (NIPT) انجام شود.
استفاده همزمان از این روشها باعث افزایش دقت غربالگری میشود و میزان شناسایی احتمال ناهنجاریهای کروموزومی را به ۸۳ تا ۹۲ درصد میرساند. لازم است توجه داشته باشید که این درصد به معنای احتمال ابتلای جنین به ناهنجاری نیست، بلکه نشان میدهد که ۸۳ تا ۹۲ درصد جنینها نتایج غربالگری آنها بهاندازهای مشکوک است که انجام آزمایشهای تشخیصی تکمیلی توصیه میشود.
نتیجه منفی کاذب
آزمایشهای غربالگری کامل و بدون خطا نیستند. گاهی ممکن است نتایج نشان دهند که نوزاد در معرض خطر پایینی است، در حالی که در واقع به ناهنجاریهای کروموزومی مانند سندرم داون مبتلا باشد. به عبارت دیگر، اگر جنین دچار ناهنجاری کروموزومی باشد، ۸۳ تا ۹۲ درصد احتمال وجود دارد که نتیجه غربالگری ترکیبی مثبت باشد و در این صورت انجام آزمایشهای تکمیلی توصیه میشود. با این حال، ۵ تا ۲۱ درصد احتمال دارد که ناهنجاریهای کروموزومی توسط این تستها شناسایی نشوند و نتیجه غربالگری منفی شود. این وضعیت که به آن «منفی کاذب» گفته میشود، ممکن است باعث شود آزمایشهای تشخیصی لازم انجام نشود و مشکل جنین بهدرستی تشخیص داده نشود.
نتیجه مثبت کاذب
نرخ مثبت کاذب این تستها حدود ۵ درصد است. نتیجه مثبت کاذب زمانی رخ میدهد که آزمایش نشان دهد فرزندتان در معرض خطر بالای ابتلا به سندرم داون یا سایر ناهنجاریها قرار دارد، در حالی که در واقع هیچ مشکلی وجود ندارد.
عوامل مؤثر در نتیجه سونوگرافی ان تی
برخی عوامل میتوانند بر دقت و وضوح نتایج سونوگرافی تأثیر بگذارند، از جمله:
- اضافهوزن یا چاقی مادر
- وجود مدفوع در رودههای جنین
- کاهش غیرطبیعی مقدار مایع آمنیوتیک
- ناتوانی مادر در درازکشیدن به مدت لازم برای سونوگرافی
- قرارگیری نامناسب جنین هنگام انجام سونوگرافی
- حرکت بیشازحد جنین
عوارض سونوگرافی ان تی
سونوگرافی به شما یا جنین آسیب نمیرساند یا خطر سقطجنین را افزایش نمیدهد زیرا در انجام آن از سوزن و اشعه استفاده نمیشود. در نتیجه، برای انجام آن نگران نباشید.
آیا انجام سونوگرافی ان تی در بارداری لازم است؟
انجام این سونوگرافی در دوران بارداری الزامی نیست، اما توصیه میشود که همه زنان باردار، بهویژه کسانی که احتمال بروز بیماریهای ژنتیکی در جنینشان بالاتر است، این سونوگرافی را انجام دهند.
آیا چرخش جنین در سونوگرافی NT قابل تشخیص است؟
بله؛ در سونوگرافی NT میتوان حرکات جنین را نیز مشاهده کرد.
سونوگرافی NT در هفته چندم بارداری انجام میشود؟
این سونوگرافی معمولاً در بازه زمانی هفته ۱۱ تا ۱۳ حاملگی انجام میگیرد.
آیا در سونوگرافی ان تی جنسیت جنین مشخص میشود؟
در هفته دوازدهم بارداری میتوان تا حدودی جنسیت جنین را مشاهده کرد؛ اما از آنجا که تعیین جنسیت معمولاً در هفته ۱۴ بارداری دقیقتر است و سونوگرافی NT تا هفته ۱۳ و ۶ روز انجام میشود، نتایج تعیین جنسیت در این سونوگرافی قطعی نیست و احتمال خطا بالاست.
عدد نرمال در سونوگرافی NT چقدر است؟
مقدار طبیعی سونوگرافی NT با توجه به سن بارداری متفاوت است و معمولاً بین ۱٫۶ تا ۳ میلیمتر قرار دارد.
آیا پدر نیز میتواند هنگام سونوگرافی حضور داشته باشد؟
بله؛ شما میتوانید همسر، یکی از اعضای خانواده یا دوست خود را همراه داشته باشید. حضور فرد دیگری کمک میکند تا اطلاعات ارائهشده توسط پزشک بهتر ثبت شود و بعداً بتوانید در مورد آن با هم صحبت کنید.
بهترین جایگزین سونوگرافی NT چیست؟
آزمایش غیرتهاجمی پیش از تولد (NIPT) که به آن آزمایش cfDNA یا سلفری دیانای نیز گفته میشود، یکی از روشهای غربالگری قبل از تولد برای شناسایی ناهنجاریهای کروموزومی است. این آزمایش نسبت به سونوگرافی شفافیت نوکال یا غربالگری ترکیبی سهماهه اول دقت بالاتری دارد، اما معمولاً هزینه بیشتری دارد و ممکن است تحت پوشش بیمه قرار نگیرد.
کلام آخر
مدتهاست که برای اندازهگیری ضخامت شفافیت نوکال جنین از سونوگرافی استفاده میشود. هرچند تحقیقات جدید همچنان به دنبال تکنیکهای پیشرفتهتر برای غربالگری و تشخیص ناهنجاریهای جنین است، سونوگرافی NT ثابت کرده که روشی ایمن، ساده و مقرونبهصرفه است و نقش مهمی در شناسایی ناهنجاریهای کروموزومی و آناتومیکی جنین دارد. با این حال، باید توجه داشته باشید که سونوگرافی NT یک آزمایش غربالگری است و ماهیت تشخیصی ندارد؛ انجام آن برای همه مادران باردار الزامی نیست. برخی از مادران ترجیح میدهند از انجام این سونوگرافی خودداری کنند، بهویژه اگر نتیجه آن بر تصمیماتشان در مورد ادامه بارداری تأثیری نداشته باشد.
اگر نگران تأثیر نتیجه سونوگرافی NT هستید، میتوانید با پزشک متخصص زنان و زایمان، ماما یا مشاور ژنتیک مشورت کنید. آنها میتوانند به سؤالات شما پاسخ دهند، شما را با آزمایشهای غربالگری پیش از تولد آشنا کنند و در درک معنای نتایج کمک کنند.

در پایان، حفاظت از سلامت زنان و جنینها برای من به عنوان یک پزشک جراح متخصص زنان و زایمان، یک تعهد عظیم محسوب میشود. هدف من ایجاد تجربههای ایمن و مطمئن برای هر زن باردار و خانوادهاش است. در این مسیر، با اطمینان و اعتماد متقابل، هر روز به نقش جذاب و حیاتی که برای سلامت و خوشبختی زنان و خانوادهها ایفا میکنم، پیش میروم. اگر سوال یا نگرانی دارید، همیشه در دسترس هستم تا شما را راهنمایی کنم و حمایت کنم.