آمنیوسنتز به عنوان یک تکنیک پزشکی تشخیص قبل از تولد مطرح می شود که طی آن مقدار کمی از مایع آمنیون گرفته شده و مورد بررسی ژنتیکی قرارمیگیرد. شایع ترین آزمایشات انجام شده روی نمونه بدست آمده آزمایشات کروموزومی و بررسی آنوپلوئیدیها است. این آزمایش در حوالی هفته های 15 الی 18 حاملگی انجام میگردد. در این زمان رحم و جنین بزرگ شده و به اندازه کافی مایع آمنیوتیک وجود دارد که بتوان این حجم مایع را از آن گرفت و مشکلی هم برای جنین پیش نیاید.

آفر ویژه دکتر فاطمه صالحی
دکتر فاطمه صالحی، متخصص پریناتولوژی با فوق تخصص در حوزه مراقبت و درمان زنان باردار و نوزادان، خدمات خود را در تهران ارائه میدهد. اکنون شما میتوانید با ارتباط از طریق واتساپ، وی را جهت گرفتن وقت مشاوره ملاقات کرده و از تخفیف 10 درصد نیز بهرهمند شوید. این فرصت را از دست ندهید و با تماس با دکتر فاطمه صالحی، به بهترین مشاوره و مراقبت برای مراقبت از سلامت شما و نوزادتان دست پیدا کنید.
بهترین متخصص زنان درتهران
دکتر فاطمه صالحی، متخصص زنان و زایمان با فلوشیپ پریناتولوژی (طب مادر و جنین)، یکی از پزشکان برجسته و با تجربه در حوزه تخصصی خود در تهران هستند. ایشان بیش از ۱۵ سال تجربه حرفهای در زمینه پزشکی و درمانهای تخصصی زنان و زایمان دارند و به عنوان یکی از متخصصین برجسته در این زمینه شناخته میشوند.
دکتر صالحی تحصیلات خود را در دانشگاه علوم پزشکی تهران آغاز کردند و موفق به دریافت مدرک پزشکی عمومی از این دانشگاه شدند. پس از آن، برای ادامه تحصیلات خود، تخصص زنان و زایمان را در دانشگاه علوم پزشکی شهید بهشتی گذراندند. علاوه بر این، ایشان دوره فلوشیپ پریناتولوژی را نیز در دانشگاه علوم پزشکی شهید بهشتی گذراندهاند که این دوره به ایشان توانایی ارائه مراقبتهای ویژه در دوران بارداری، مراقبتهای قبل و بعد از زایمان و درمانهای خاص مربوط به بارداریهای پرخطر را میدهد.

دلایل انجام آمنیوسنتز چیست؟
آمنیوسنتز یک فرآیند پزشکی است که در آن نمونههایی از مایع آمنیوتیک (مایع حاوی جنین در داخل کیسه آمنیون) جهت تحلیل گرفته میشود. انجام نمونهگیری آمنیوسنتز معمولاً در سه ماهه دوم بارداری اجرا میشود و به دلایل مختلفی انجام میشود. در زیر، برخی از دلایل انجام نمونهگیری آمنیوسنتز ذکر شدهاند:
1. تشخیص اختلالات ژنتیک:
آمنیوسنتز برای تشخیص ناهنجاریهای کروموزومی نظیر سندرم داون (تریزومی 21)، سندرم ادواردز (تریزومی 18) و سایر اختلالات ژنتیکی اجرا میشود.
2. تشخیص اختلالات نورولوژیک:
در برخی موارد، آمنیوسنتز جهت تشخیص اختلالات نورولوژیک مانند اسپینا بیفیدا (ترومبوسل توسعه نیافته نخاع) اجرا میشود.
3. تشخیص اختلالات جنسی:
آمنیوسنتز برای تشخیص اختلالات جنسی مانند سندرم ترنر (کاهش یک کروموزوم جنسی X) و دیگر ناهنجاریهای جنسی در جنین مورد استفاده قرار میگیرد.
4. تشخیص اختلالات متفرقه:
– آمنیوسنتز ممکن است برای تشخیص اختلالات متفرقه مانند بیماریهای خونی (نظیر آنمی ژنتیک) یا مشکلات کلیوی در جنین اجرا شود.
5. تعیین سن جنین:
در بعضی مواقع، آمنیوسنتز برای تعیین سن دقیق جنین (سن جنین به عنوان اطلاعات مهمی در مطالعات باروری محسوب میشود) انجام میشود.
6. تعیین رشد جنین و تشخیص مشکلات:
آمنیوسنتز به ارائه اطلاعاتی در مورد رشد جنین و مشکلات ممکن در آن کمک میکند.
اگرچه آمنیوسنتز اطلاعات مهمی ارائه میدهد، این فرآیند همچنین با ریسکها و مخاطراتی همراه است. بنابراین، تصمیم به انجام آمنیوسنتز باید با دقت و با مشورت با پزشک گرفته شود. دکتر فاطمه صالحی جراح متخصص زنان و زایمان و نازایی در تهران برای انجام مشاوره رایگان در خدمت شماست.
آمنیوسنتز در چه زمانی انجام می شود؟
زمان مناسب برای گرفتن نمونه مایع آمنیون از هفته 14بارداری به بعد می باشد .آمنیوسنتز معمولا قبل از هفته 14 صورت نمی گیرد چون مقدار آن کافی نیست. از آنجا که تشخیص ممکن است چند هفته طول بکشد و بعد از اتمام هفته 18 بارداری اجازه سقط قانونی داده نمی شود، بنابراین برای گرفتن مایع آمنیون در زمان مناسب به بهترین آزمایشگاه مراجعه کرد.

کاربرد آمنیوسنتز در سه ماه سوم بارداری چیست ؟
آمنیوسنتز معمولاً در سه ماهه دوم بارداری انجام میشود، به عنوان یکی از تستهای پزشکی جهت تحلیل مایع آمنیوتیک (مایع حاوی جنین در داخل کیسه آمنیون). زمان دقیق انجام آمنیوسنتز به موارد مختلفی بستگی دارد و این تست معمولاً در یکی از مراحل زیر انجام میشود:
1. بین هفته ۱۶ تا ۲۰ بارداری:
– بیشترین مواقع انجام آمنیوسنتز در این بازه زمانی است. در این دوره، جنین به اندازهای رشد کرده است که اطلاعات ژنتیکی معتبر از جنین به دست آید.
2. در موارد خاص قبل از هفده هفته:
– در مواردی که نیاز به اطلاعات ژنتیکی قبل از هفده هفته بارداری وجود دارد (به عنوان مثال، در صورت وجود خطر ارثی بالا یا نتایج غیرطبیعی در تستهای اولیه)، آمنیوسنتز ممکن است در دورههای قبلتر از هفده هفته انجام شود.
انجام آمنیوسنتز به مشورت با پزشک بستگی دارد و تصمیم به انجام این تست باید با توجه به شرایط بارداری و نیازهای خاص هر زن به همراه پزشک گرفته شود. همچنین، در برخی موارد، تستهای اولیه غیرتهاجمی (مانند سونوگرافی و تستهای خونی) ممکن است انجام شود تا نیاز به آمنیوسنتز کاهش یابد.

برای دریافت توضیحات کاملتر و مشاوره تخصصی در مورد آمنیوسنتز و همچنین سایر سوالات مرتبط با سلامت زنان و زایمان، میتوانید از طریق واتساپ با دکتر فاطمه صالحی در ارتباط باشید. دکتر صالحی با بیش از ۱۵ سال تجربه در حوزه زنان، زایمان و پریناتولوژی (طب مادر و جنین)، آماده ارائه راهنماییهای دقیق و علمی در این زمینه هستند. ارتباط با ایشان از طریق واتساپ این امکان را فراهم میکند تا در سریعترین زمان ممکن، پاسخ سوالات خود را دریافت کنید و از توصیههای یک متخصص برجسته بهرهمند شوید. برای اطلاعات بیشتر و دریافت مشاوره، لطفاً از طریق شماره واتساپ مطب با دکتر صالحی تماس حاصل فرمایید.
خطرات آمنیوسنتز
انجام آمنیوسنتز، همانند هر تست پزشکی دیگری، با خطرات و مخاطراتی همراه است. در زیر، برخی از خطرات مرتبط با آمنیوسنتز ذکر شدهاند:
1. خطر اجرای زودرس:
– انجام آمنیوسنتز ممکن است باعث ایجاد علائم زودرس بارداری یا حتی ایجاد علائم ترمیمناپذیر برای جنین شود.
2. خطر آسیب به جنین:
– وارد کردن سوزن به داخل رحم جهت جمعآوری نمونه مایع آمنیوتیک میتواند باعث آسیب به جنین یا کیسه آمنیون شود.
3. خطر افتادن عفونت:
– هر عمل جراحی به طور طبیعی با خطر عفونت همراه است، و آمنیوسنتز نیز مستثنی نیست.
4. خطر لغزیدن کیسه آمنیون:
– آمنیوسنتز ممکن است باعث لغزیدن کیسه آمنیون شود، که این موضوع در بعضی موارد مشکلات باروری را ایجاد میکند.
5. خطر خونریزی یا سایر مشکلات واژینال:
– وارد کردن سوزن به داخل رحم میتواند باعث خونریزی یا مشکلات واژینال دیگری شود.
6. خطر ایجاد اختلالات جدی:
– در موارد نادر، اجرای آمنیوسنتز ممکن است باعث ایجاد اختلالات جدی نظیر ترشح مایع آمنیوتیک بیش از حد (آمنیوتیس) یا انجماد کلیه مواد آمنیوتیک شود.
پیشنهاد میشود که زنان قبل از تصمیم به انجام این کار با پزشک خود مشورت کنند و مزایا و مخاطرات این تست را با دقت بررسی کنند. در بعضی از موارد، تستهای غیرتهاجمی نیز ممکن است به عنوان جایگزینهای مناسب مطرح شوند.
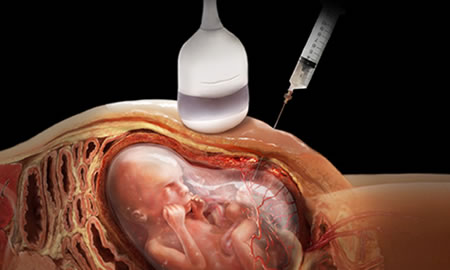
تشخیص ناهنجاری های ژنتیکی جنین در آزمایش آمنیوسنتز
در صورتی که آمنیوسنتز نتایج ناهنجاری ژنتیکی در جنین نشان دهد، تصمیمگیری در مورد مراحل بعدی به پیچیدگی موقعیت و نوع ناهنجاری بستگی دارد. در اینجا چند مورد اقدام ممکن در این شرایط آورده شده است:
1. مشاوره ژنتیکی:
– پس از دریافت نتایج آمنیوسنتز، مهم است که زوج به مشاوره ژنتیکی مراجعه کنند. این مشاوره توسط متخصصان ژنتیک میتواند به زوج کمک کند تا نتایج را درک کرده و اطلاعات بیشتری در مورد ناهنجاری ژنتیکی و مشکلات ممکن در جنین بدست آورند.
2. ارزیابی بیشتر:
– پزشک ممکن است توصیه کند که ارزیابی بیشتری انجام شود تا جزئیات بیشتری در مورد ناهنجاری مشخص شود. این ارزیابی ممکن است شامل تستهای ژنتیکی مولکولی، سونوگرافی تخصصی، یا تستهای دیگر باشد.
3. تصمیم در مورد ادامه یا پایان بارداری:
– بر اساس اطلاعات جمعآوری شده و با مشورت با پزشک و متخصصان ژنتیک، زوج باید تصمیم بگیرند که آیا میخواهند بارداری را ادامه دهند یا اقدام به پایان دهند. این تصمیم ممکن است با توجه به نوع ناهنجاری، اختلافات فیزیکی و روحی جنین، و شرایط خانوادگی زوج گرفته شود.
4. آموزش و پشتیبانی روحی:
– در صورتی که زوج تصمیم به ادامه بارداری باشد، آموزشهای مرتبط با ناهنجاری، مشکلات پزشکی ممکن، و خدمات پشتیبانی روحی به آنها ارائه میشود.
5. آموزش و پشتیبانی برای تصمیم پایان بارداری:
– اگر زوج تصمیم به پایان دادن به بارداری بگیرد، آموزشها و خدمات پشتیبانی روحی برای ایشان نیز فراهم میشود.
تصمیمات مربوط به نتایج آمنیوسنتز بسیار حساس و شخصی است و مشاوره با پزشک، متخصصان ژنتیک، و روانشناسان میتواند به زوج کمک زیادی کند تا تصمیماتی ارتباطی با شرایط و انتظارات خودشان بگیرند.

آزمایش NIPT
روش جایگزین آزمایش آمنیوسنتز، آزمایش NIPT می باشد. دکتر فاطمه صالحی جراح متخصص زنان و زایمان و نازایی در تهران برای انجام مشاوره رایگان در خدمت شماست.
NIPT یا تست اطلاعات ژنتیکی بدون خطر (Non-Invasive Prenatal Testing) یک نوع آزمایش جدید و پیشرفته در حوزه مراقبت از بارداری است. این آزمایش با استفاده از نمونه خون مادر بدون نیاز به نمونهگیری مستقیم از جنین، اطلاعات ژنتیکی جنین را ارزیابی میکند.
1. نوع نمونهگیری:
– در NIPT، نمونه خون مادر برای تحلیل ژنتیکی جنین استفاده میشود. این نوع نمونهگیری به نام “نمونهگیری بدون خطر” یا “نمونهگیری غیرتهاجمی” هم شناخته میشود، زیرا نیازی به وارد کردن سوزن به رحم نیست.
2. تست موارد:
– NIPT اصطلاحاً برای بررسی موارد خاصی نظیر تریزومی 21 (سندرم داون)، تریزومی 18 (سندرم ادواردز)، تریزومی 13 (سندرم پاتو) و برخی ناهنجاریهای جنسی مورد استفاده قرار میگیرد. این تست به عنوان یک تست نخستینسازی ژنتیکی برای تشخیص ناهنجاریهای ژنتیکی در جنین مورد استفاده قرار میگیرد.
3. دقت:
– NIPT دارای دقت بالا معمولاً بیشتر از تستهای معمولی نخستینسازی است. با این حال، هیچ تستی 100٪ دقیق نیست و نتایج مثبت یا منفی احتمال دارد.
4. مواقع اجرا:
– معمولاً NIPT برای زنانی که در معرض خطر بالا برای اختلالات ژنتیکی هستند، انجام میشود. این ممکن است شامل زنان بالای سن، زنانی که در تستهای نخستینسازی دیگر نتایج غیرطبیعی داشتهاند، یا زنان با سوابق خانوادگی مرتبط با اختلالات ژنتیکی باشد.
5. محدودیتها:
– NIPT نمیتواند تمامی ناهنجاریهای ژنتیکی را شناسایی کند. بنابراین، در صورتی که نتایج NIPT ناهنجاری نشان دهد، نیاز به تایید با تستهای تخصصی دیگر مانند آمنیوسنتز ممکن است.
NIPT به دلیل دقت بالا و نیاز به نمونهگیری غیرتهاجمی، اغلب به عنوان یک گزینه مفید در مراحل ابتدایی بارداری در اختیار زنان قرار میگیرد.
آیا کیسه آمنیوتیک بهبود می یابد؟
بله، کیسه آمنیوتیک (حاوی مایع آمنیوتیک) معمولاً بعد از آمنیوسنتز بهبود مییابد. یک فرآیند جراحی است که در آن یک سوزن از طریق ناحیه شکمی مادر وارد رحم میشود تا نمونهای از مایع آمنیوتیک جهت تحلیل ژنتیکی جنین جمعآوری شود. این فرآیند به عنوان یک روش تشخیصی برای تحلیل ژنتیکی جنین و اختلالات بارداری استفاده میشود.
بعد از انجام آمنیوسنتز، نمونهگیری از مایع آمنیوتیک انجام شده و سوزن از رحم خارج میشود. بعد از این فرآیند، کیسه آمنیوتیک دوباره متعادل شده و مایع آمنیوتیک دوباره تولید میشود. اغلب، بعد از چند روز یا هفته، سطح مایع آمنیوتیک به حالت عادی خود باز میگردد.
هرچند که بسیاری از زنان بعد از آمنیوسنتز هیچ مشکلی ندارند و بارداری به شکل طبیعی ادامه مییابد، اما در برخی موارد نادر، ممکن است مشکلاتی از جمله افت کمیت مایع آمنیوتیک، عفونت یا سایر مشکلات به وجود آید. این موارد نادر بیشتر به دلیل خطای اجرایی یا عوارض جانبی ممکن است و به طور کلی این مشکلات بهبودپذیر هستند.
مهم است که پس از انجام آمنیوسنتز، زنان به توصیهها و دستورالعملهای پزشک خود پایبند باشند و در صورت وجود هرگونه نشانه ناراحتی یا مشکلات، به پزشک خود اطلاع دهند.
برای آمنیوسنتز به چه شخصی و کجا مراجعه شود؟
یک روش تشخیصی جهت تحلیل ژنتیکی جنین است که بهتر است توسط یک متخصص پزشکی صورت گیرد. این فرآیند نیازمند مهارتها و تجربه خاص پزشکان متخصص در زمینه زنان و زایمان است. در اینجا نکاتی که در مورد مراجعه به آمنیوسنتز باید در نظر گرفته شوند آورده شده است:
1. متخصص فلوشیپ پریناتولوژی:
بهترین انتخاب یک متخصص فلوشیپ پریناتولوژی (زنان و زایمان با تخصص در حوزه طب مادر و جنین) است. این پزشکان با تجربه در انجام روشهای تشخیصی جهت ارزیابی ژنتیکی جنین هستند.
2. مراکز بهداشتی مجهز:
باید در مراکز بهداشتی مجهز و معتبر انجام شود. این مراکز باید دارای تجهیزات پزشکی و تیمهای پزشکی و پرستاری متخصص باشند تا فرآیند به درستی صورت گیرد.
3. تجربه و مهارت:
– پزشکی که آمنیوسنتز انجام میدهد، باید دارای تجربه و مهارت کافی در این فرآیند باشد. این امر به افزایش دقت و کاهش ریسکهای مرتبط با آمنیوسنتز کمک میکند.
4. مشاوره و اطلاعرسانی:
– پیش از انجام آمنیوسنتز، پزشک مسئول باید به زنان باردار در مورد مزایا، مخاطرات، و نتایج ممکن این تست توضیحات دقیقی ارائه دهد. این اطلاعات برای زوج مهم است تا تصمیم درستی را انتخاب کنند.
5. توصیه پزشک:
– انتخاب برای انجام آمنیوسنتز باید بر اساس توصیه و مشاوره پزشک انجام شود. اگر زنانی در خطر اختلالات ژنتیکی هستند یا نتایج تستهای نخستینسازی غیرطبیعی باشد، پزشک مسئول ممکن است آمنیوسنتز را توصیه کند.
با توجه به اینکه آمنیوسنتز یک فرآیند تشخیصی و تهاجمی است، اهمیت دارد که این فرآیند توسط متخصصان مجرب و در مراکز مجهز صورت گیرد تا بهترین نتایج به دست آید و خطرات به حداقل برسد.
آیا بعد از آمنیوسنتز می توان فعالیت های عادی را از سر گرفت؟
پس از انجام آمنیوسنتز، زنان معمولاً تا یک یا دو روز نیاز به استراحت دارند. پس از این دوره استراحت، اکثر زنان قابلیت بازگشت به فعالیتهای عادی خود را دارند. با این حال، برخی نکات را باید در نظر گرفت تا جلوی هرگونه مشکل یا عوارض احتمالی گرفته شود:
1. استراحت اولیه:
– پس از آمنیوسنتز، توصیه میشود که زنان برای یک یا دو روز از استراحت خودداری کنند. استراحت کمک میکند به کاهش احتمال خونریزی یا عفونت.
2. اجتناب از فعالیتهای فیزیکی سنگین:
– در روزهای اولیه پس از آمنیوسنتز، بهتر است از فعالیتهای فیزیکی سنگین خودداری کنید. اجتناب از ورزشهای سنگین، حمام گرم، و جلوگیری از حمل و نقل سنگین میتواند مفید باشد.
3. پیگیری توصیههای پزشک:
– پیشنهاد میشود که همواره دستورالعملها و توصیههای پزشک خود را رعایت کنید. اگر پزشک شما توصیههای خاصی برای شما دارد، باید آنها را رعایت کنید.
4. توجه به علائم ناراحتی:
– اگر هرگونه علائم ناراحتی مانند درد شدید، خونریزی غیرعادی، تب، یا سایر علائم ناراحتی مشاهده کنید، باید به سرعت با پزشک خود تماس بگیرید.
5. برنامهریزی مراقبتهای بعدی:
– اگر پس از آمنیوسنتز مشکلی به وجود آمد، باید به مراکز درمانی یا به پزشک خود مراجعه کنید تا نیاز به درمان یا مراقبتهای دیگر را ارزیابی کنند.
مهم است که هر زن بارداری در مورد نگرانیها و تجربیات خود با پزشک خود مشورت کند. اطلاعات و توصیهها برای هر فرد ممکن است متفاوت باشد، بنابراین بهتر است راهنماییهای مخصوص خود را از پزشک خود دریافت کنید.
آیا آمنیوسنتز می تواند باعث اوتیسم شود؟
تا تاریخ دانش من (ژانویه 2022)، مطالعات علمی نشان ندادهاند که آمنیوسنتز باعث ایجاد اوتیسم در کودکان شود. اوتیسم یک اختلال توسعهای است که تأثیر مختلفی بر روی ارتباطات اجتماعی و تعاملات میان فردی دارد و اغلب از سن کودکی شروع میشود.
آمنیوسنتز یک روش تشخیصی است که جهت تحلیل ژنتیکی جنین و تشخیص اختلالات ژنتیکی در طی بارداری استفاده میشود. این فرآیند اغلب در مواردی که خطر اختلالات ژنتیکی بالا باشد یا نتایج تستهای نخستینسازی غیرطبیعی باشند، اجرا میشود. هرچند که آمنیوسنتز یک فرآیند با خطرات مختلف مانند احتمال افتادن عفونت یا خونریزی است، اما تا کنون هیچ تحقیق علمی به ثابت نکرده که این روش باعث افزایش خطر اوتیسم شود.
مطالعاتی که به بررسی ارتباط بین آمنیوسنتز و اوتیسم میپردازند، نتایج مختلفی داشتهاند و هیچ تاثیر مستقیمی از آمنیوسنتز بر ایجاد اوتیسم اثبات نشده است. با این حال، تحقیقات بهبود یافته و نتایج جدید ممکن است پس از تاریخ دانش من (ژانویه 2022) منتشر شده باشند. بهتر است برای اطلاعات بهروزتر و مشاوره با پزشک خود مراجعه کنید.
سخن آخر

در پایان، مراقبت از سلامت زنان و جنینها برای من یک تعهد عظیم است. به عنوان جراح متخصص زنان و زایمان، هدف من ایجاد تجربههای ایمن و خوب برای هر زن باردار و خانوادهاش است. در این مسیر، با اطمینان و اعتماد متقابل، هر روز به نقش جذاب و مهمی که برای سلامت و شادی زنان و خانوادهها ایفا میکنم، پیش میروم. اگر سوال یا نگرانی دارید، همیشه در دسترس هستم تا شما را راهنمایی کنم و پشتیبانی کنم.



